Depuis environ huit ans, Fatma prend gratuitement des médicaments contre l'hypertension artérielle chronique. Cependant, ces dernières années, elle a rarement été en mesure de se les procurer. La mère sexagénaire est plus souvent sujette à des épisodes d'hypertension artérielle accompagnés de fièvre et de vertiges.
Malgré le stress et la fatigue qui se manifestent pendant cette période, Fatma s'estime chanceuse par rapport aux autres patient·es. "Quand je vois les autres, j'oublie ma souffrance. Il y a des maladies pires que l'hypertension artérielle, les personnes qui en sont atteintes ne peuvent pas dormir et leur état s'aggrave si elles manquent un jour de médicaments." déclare-t-elle.
Le ministère de la santé et le choix du silence
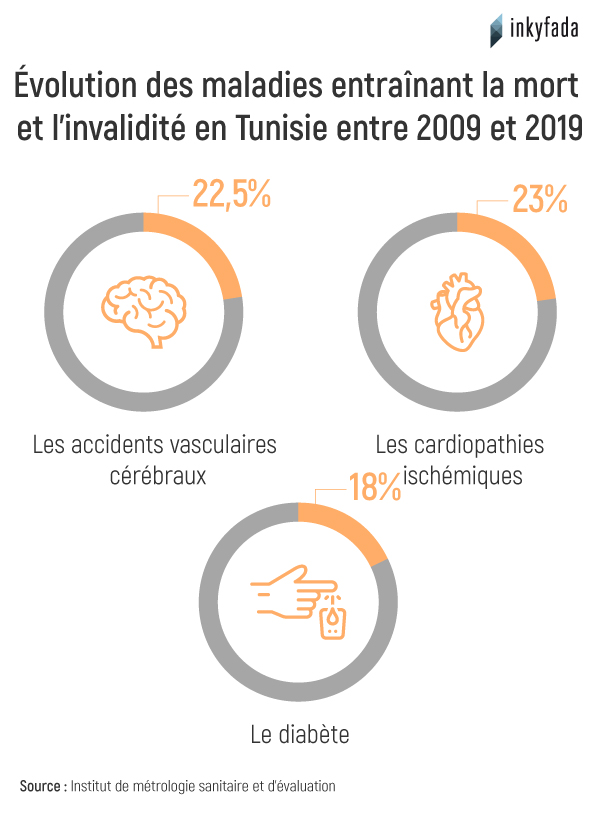
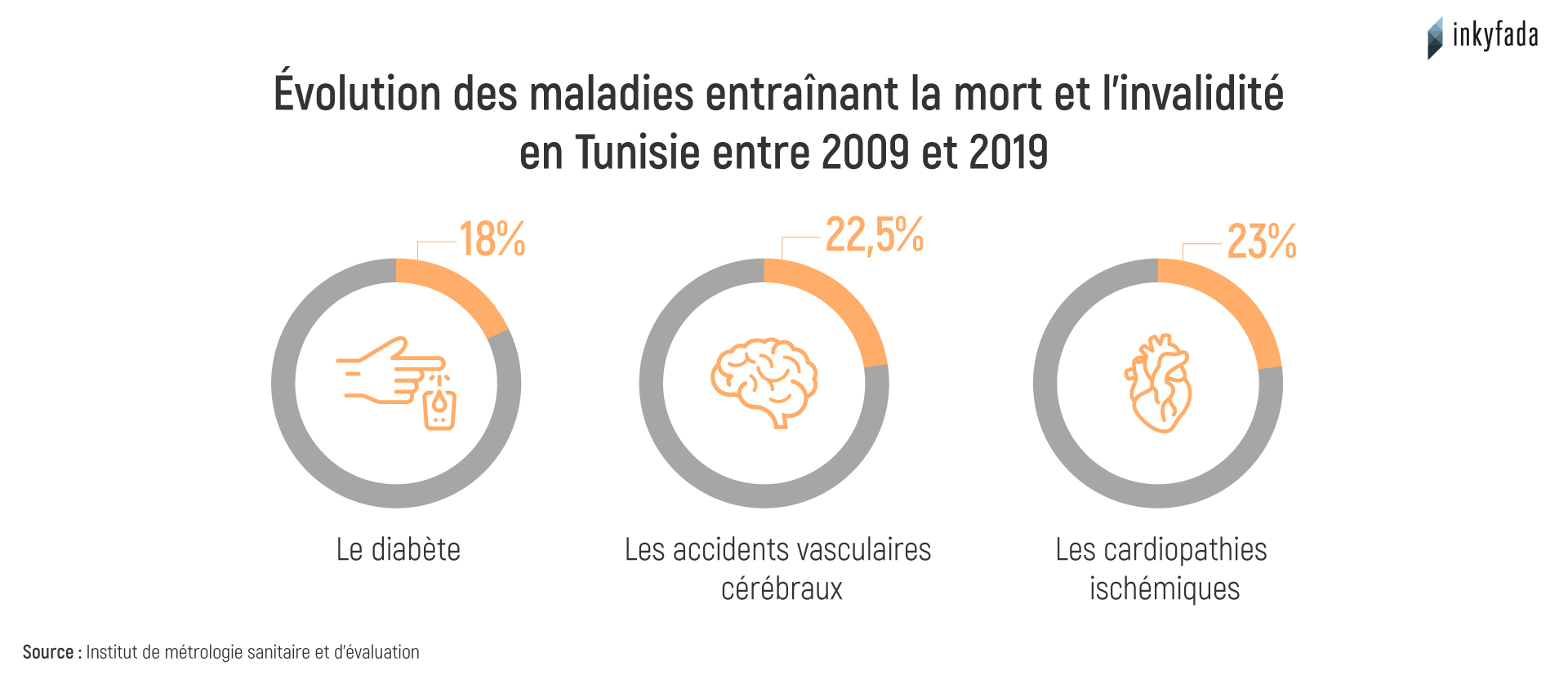
Les données de l'Institut de métrologie et d'évaluation de la santé de la faculté de médecine de l’université de Washington montrent que les causes de décès les plus fréquentes en Tunisie entre 2009 et 2019 sont les cardiopathies ischémiques, les accidents vasculaires cérébraux et le diabète. Il s'avère par ailleurs que les répercussions de ces maladies sur le nombre de décès ont considérablement augmenté, atteignant environ 23 % chez les patient·es atteint·es de cardiopathie ischémique et de diabète.
Inkyfada a écrit cinq fois au Ministère de la Santé et a tenté de joindre le chargé de communication dans le but de connaître leur stratégie de lutte contre ces maladies et leur approvisionnement en médicaments. Cependant, malgré ces nombreuses demandes, le ministère a refusé de répondre aux questions et ce, sur une période de deux semaines.
Face à ce silence et à l'absence de statistiques sur la disponibilité des médicaments, les observations effectuées sur le terrain dans certains hôpitaux témoignent de l'absence de médicaments. Dans une enquête menée en 2019 par International Alert à Tataouine, 70% des patient·es des services de santé ont déclaré que les médicaments qu'ils recherchent sont inexistants dans les établissements de santé qu'ils fréquentent.
L'État garantit-il le droit à la santé ?
Avec l'émergence de la pandémie de Covid-19 dont les retombées se sont fait sentir dans toutes les classes, le système de santé publique tunisien s'est révélé incapable de traiter tout le monde, et les inégalités sociales sont alors devenues évidentes.
Le Directeur général au Comité général d’Administration du budget de l’état au ministère des Finances, Assad Khalil déclare à Inkyfada : "Pendant les années Covid, une partie des dépenses budgétaires a été consacrée à la lutte contre ce fléau, sans oublier que plusieurs dépenses ont été effectuées hors du cadre budgétaire, et notamment celles liées aux dons en nature reçus par la Tunisie, tels que les vaccins et certains équipements médicaux.”
Outre les problèmes d'infrastructure et le manque de personnel médical, le débat a tourné autour de la planification gouvernementale et de la nécessité de trouver un compromis entre sauver des vies, assurer la protection sociale des citoyen·nes et sauver l'économie. L'article 38 de la Constitution qui stipule que : "L'État garantit la prévention et les soins sanitaires à tout citoyen et fournit les moyens nécessaires pour garantir la sécurité et la qualité des services de santé." s’est ainsi délitée.
En pratique, l'État n’a pas garanti aux citoyen·nes le droit à la santé. La saturation des hôpitaux publics obligent certain·es patient·es à se tourner vers des cliniques privées très coûteuses qui imposent dans certains cas un paiement anticipé et refusent de traiter les malades sans chèque de caution.
Sur le même sujet
Le secteur privé de la santé possède 85% des IRM (Imagerie par Résonance Magnétique), 73% des scanners et 79% des salles de cathétérisme cardiaque en 2017. La possession de ces équipements lourds et coûteux est ce qui distingue les services privés en termes de qualité des services publics. Les équipements du secteur publics sont exposés à des problèmes de maintenance, comme en témoigne le rapport de la Cour des comptes qui révèle que 42% des équipements médicaux sont endommagés, selon le rapport “Le droit à la santé au temps de la crise Covid-19” publié par le Forum tunisien des Droits économiques et sociaux.
Des dépenses qui ne couvrent pas les besoins
Les dépenses en santé sont un indicateur important des services de santé publique d’un pays. Elles sont principalement utilisées comme indicateurs du développement humain et du progrès social relatif à l’état sanitaire.
Au cours de la pandémie de Covid-19, les dépenses publiques en matière de santé deviennent une nécessité sociale. Elles jouent un rôle essentiel dans le développement des politiques publiques visant à améliorer les indicateurs de santé et à fournir des services plus efficaces et plus accessibles aux citoyen·nes en dehors des périodes de crises.
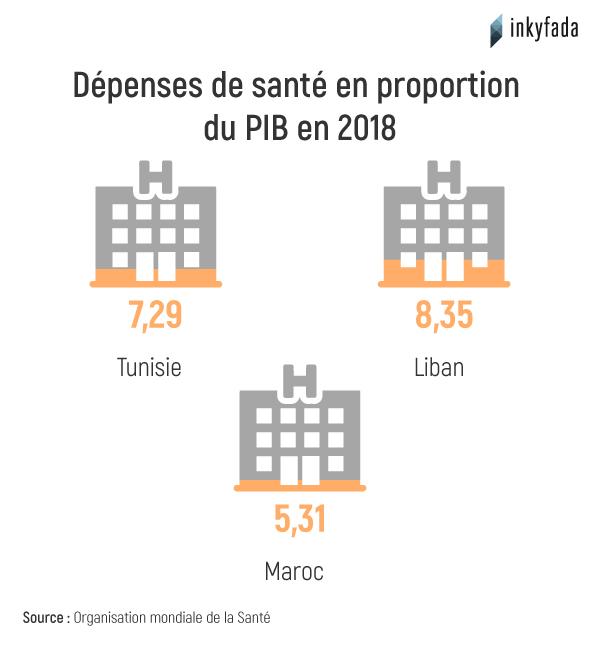
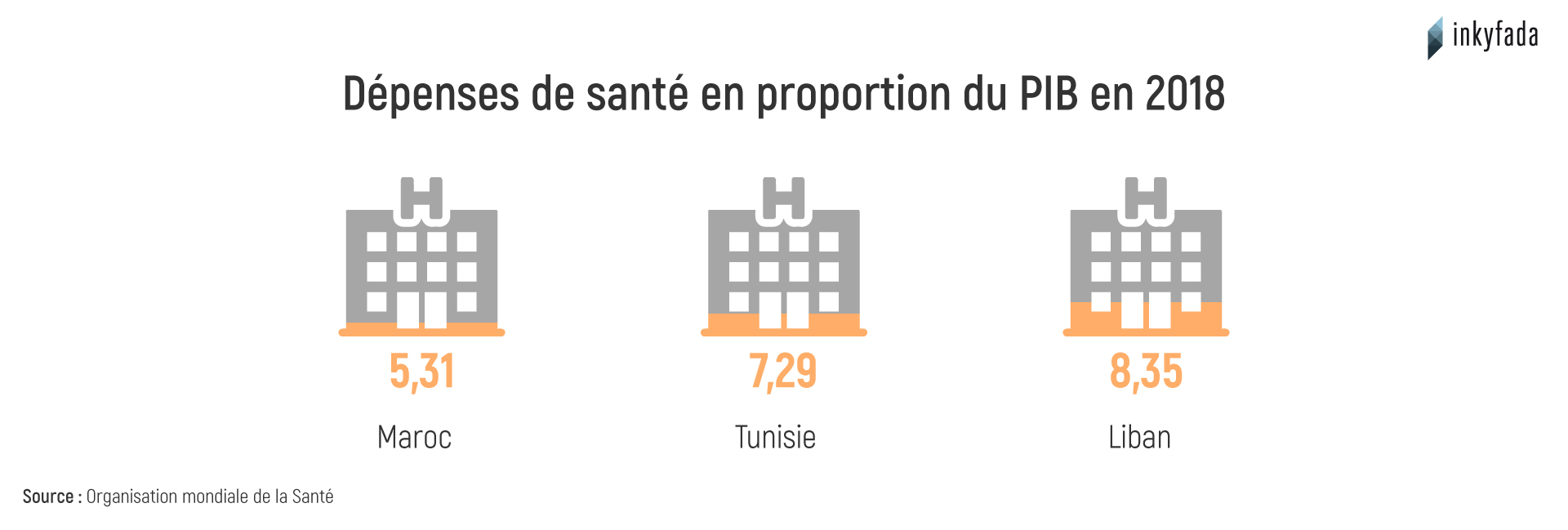
Selon les chiffres, la part des dépenses publiques de santé en proportion du PIB a dépassé les 7% en 2018, mais a régressé à seulement 5% en 2019. L'État tunisien a dépensé, en 2018, une moyenne de 253 dollars par habitant. Sur le plan régional et mondial, les dépenses du Maroc sont de 174 dollars et celles du Liban de 672 dollars. Cependant à l'échelle mondiale, la différence est importante puisqu'en Norvège, la part annuelle par habitant dépasse 7000 dollars de PIB.
Les chiffres en 2020 montrent une augmentation continue des dépenses de santé, passant de 2 864 778 millions de dinars en 2018 à 4 151 075 millions de dinars. Cependant, la différence entre la croissance réelle qui est de 31% et la croissance nominale* qui est de 45% doit être prise en compte afin de déterminer la progression effective. Ces chiffres peuvent être interprétés davantage en tenant compte, par exemple, de l'évolution démographique et du taux de prévalence.


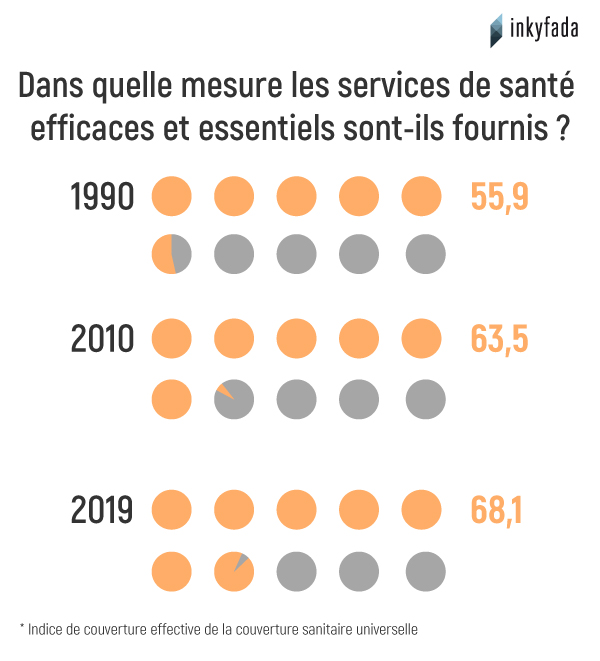
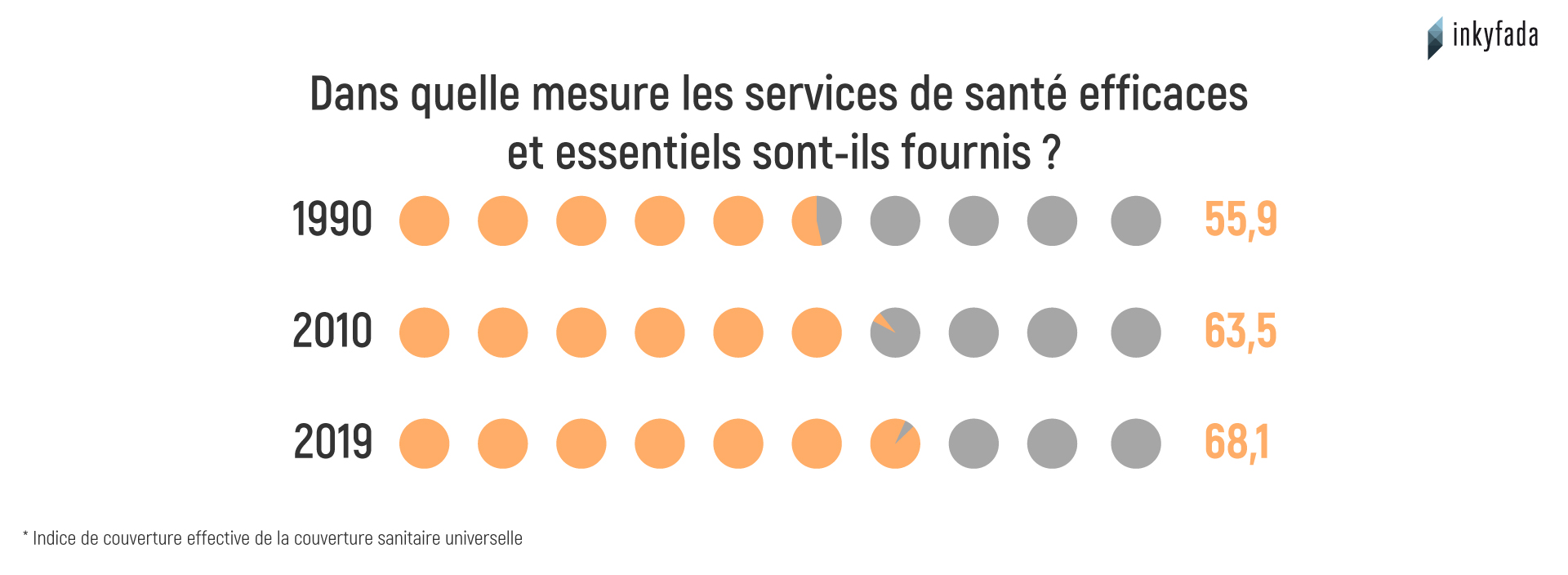
Les dépenses de santé en Tunisie ont augmenté entre les années 2000 et 2018 de 5.05% à 7.29% du PIB. La hausse de ces dépenses s’est reflétée sur la qualité des services de santé, dont l’indice est passé de 55.9 à 68.1 points durant la même période, selon l’institut de statistique sur la santé publique.
Les projections pour 2050 indiquent une augmentation de la proportion des dépenses gouvernementales provenant de sources de dépenses de 57% en 2018 à 67% en 2050. Les sources de dépenses comprennent les dépenses spéciales prépayées ( assurance maladie), les dépenses personnelles, et l’aide au développement pour la santé (aide des organisations internationales).
La politique de santé publique peut évoluer en fonction des changements politiques, environnementaux ou sociaux. Cette augmentation n'est donc pas très précise puisqu'elle est établie sur la base de l'évolution des années précédentes.
Les dépenses augmentent, mais l'infrastructure régresse
La répartition des dépenses de santé par service indique que les salaires représentent la majeure partie des dépenses de santé en Tunisie, alors que le taux d'investissement ne dépasse pas les 15%. La baisse du nombre d'hôpitaux régionaux au cours des dernières années est frappante, de 34 en 2009, ils passent à 31 en 2017, selon l'INS.
Inkyfada est parvenue à obtenir une copie d'un rapport de l'organisation Bawsala, qui signale que le système de santé publique souffre également d'un manque de ressources matérielles à savoir des lits d'hôpitaux, des équipements médicaux lourds et de protection individuelle.
Le même rapport souligne que, depuis 2011, l'infrastructure sanitaire de la Tunisie a soit diminué, soit stagné. En effet, le nombre de groupes de soins primaires est resté à 28. Le nombre d'hôpitaux locaux a augmenté de moins de 1%, passant de 109 à 110 hôpitaux. Les hôpitaux régionaux ont diminué de 6 %, passant de 33 à 31 hôpitaux, et le nombre d'hôpitaux universitaires et de centres spécialisés est resté à 32.
D'autre part, il y a une progression de 28% du nombre d'établissements de santé privés entre 2010 et 2018 :
Le taux de croissance du secteur privé témoigne de sa prospérité au détriment du secteur public, qui connaît un manque de ressources et une détérioration des infrastructures.
La tendance croissante à se faire soigner dans des établissements privés est une alternative possible pour ceux et celles qui en ont les moyens, étant donné la rareté des services de santé publics accessibles et efficaces.
L’enjeu des disparités régionales
Le rapport "Le droit à la santé au temps de la crise Covid-19", réalisé par un groupe de chercheur·ses auprès du Forum tunisien des droits sociaux et économiques, divise le secteur de la santé publique en 3 sections.
La première section comprend les centres de santé de base et les hôpitaux locaux, qui concentrent à eux seuls un quart du total des consultations médicales du pays et environ 70 % des cabinets du secteur public, selon l'enquête sur les dépenses des ménages de 2015.
Les auteur·trices du rapport poursuivent : "Même si le nombre des consultations est raisonnable - et que leur répartition géographique est presque parfaite, avec 2 517 centres de santé de base et 108 hôpitaux locaux (...), 45% des centres de soins de santé primaire du pays n'assurent des consultations médicales qu'une fois par semaine ou moins. 20% d'entre eux sont ouverts tous les jours de la semaine."
Le rapport montre que 100% des centres de santé de base à Tunis sont ouverts durant toute la semaine, alors qu'à Tozeur et Médenine, ces centres de santé de base ne représentent que 3%. Ce fait met en évidence une inégalité régionale dans le secteur de la santé.
La deuxième section, et selon le même rapport, concerne la répartition inéquitable des 31 hôpitaux régionaux, et qui accentue davantage certaines disparités régionales. Par exemple, la distance moyenne entre les hôpitaux de Tataouine est de 60 km alors qu'à Ben Arous, elle n'est que de 8 km.

Un média indépendant à la pointe de l’innovation éditoriale
Créez votre compte aujourd’hui et profitez d’accès exclusifs et des fonctionnalités avancées. Devenez membre et contribuez à renforcer notre indépendance.
Dans la troisième section, le secteur de la santé publique fournit 27 institutions de santé et hôpitaux universitaires, ainsi que 9 centres de spécialisation. Le rapport "Le droit à la santé au temps de la pandémie de Covid 19" considère que les inégalités régionales les plus graves se trouvent dans cette ligne : "Il existe certes des disparités dans l'accès aux équipements et aux ressources et au niveau des distances entre les hôpitaux comme décrit dans la première et la deuxième section. Cependant, les services de soins hospitaliers et les services hospitalo-universitaires n'existent que dans 13 gouvernorats. Avec une absence totale dans le nord-ouest, le sud-ouest et un seul dans le centre-ouest et le sud-est."
Le rapport de Bawsala constate que la distance moyenne pour atteindre un hôpital universitaire est de 2 km à Tunis, 37 à Sfax et 84 à Nabeul, tandis qu'à Tozeur cette distance atteint 333 km. Cette distance est non seulement éprouvante, mais elle augmente aussi le risque que des patient·es se heurtent ou meurent sur leur chemin pour recevoir des soins appropriés.
Les ressources propres des hôpitaux universitaires, c'est-à-dire les frais de traitement payés par les patients, constituent à elles seules plus d'un tiers des ressources totales de ces établissements.
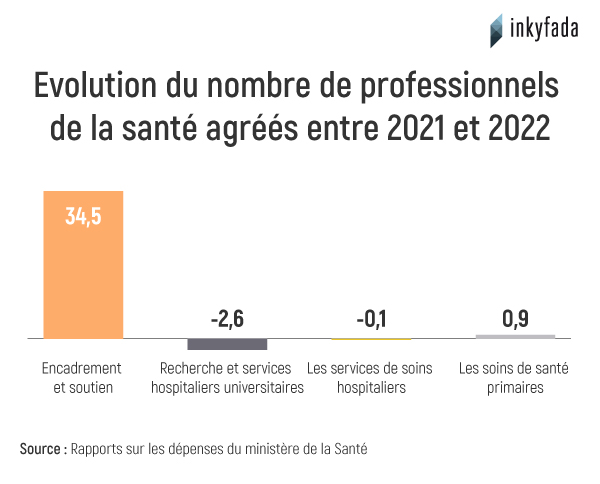
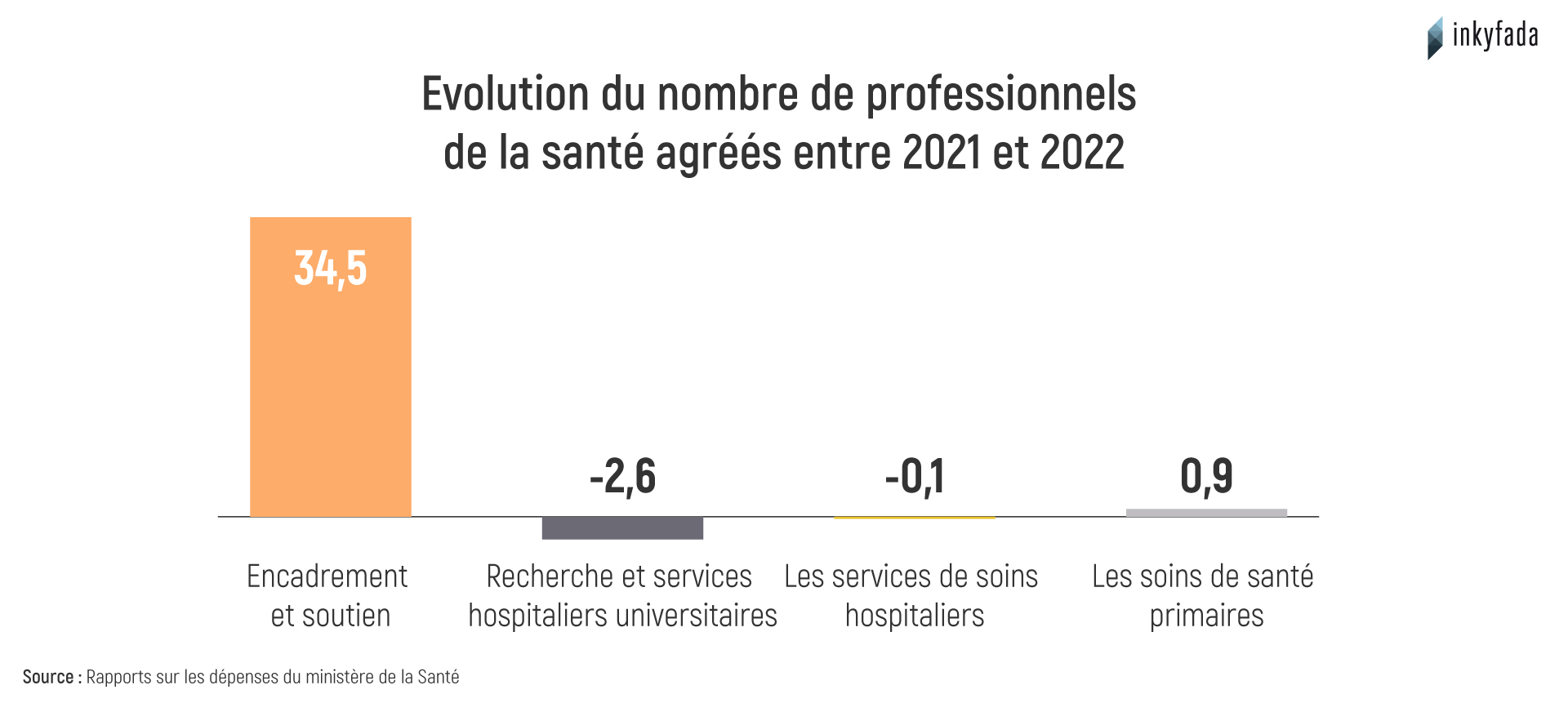
Malgré l'augmentation continue de la masse salariale, celle-ci ne reflète pas toujours une augmentation du personnel ou le renforcement du personnel médical. En effet, les chiffres indiquent une baisse du nombre de médecins dans le secteur public entre 2011 et 2017. Selon la dernière mise à jour de l'Institut national des statistiques et compte tenu des rapports du ministère de la santé, le nombre de médecins a diminué au cours de ces deux années, passant de 6 971 à 6 753, tandis que le nombre de médecins privés a augmenté de 6 715 à 8 139.
Le rapport indique également que le secteur de la santé publique est confronté à une terrible pénurie de médecins, notamment dans certaines spécialités médicales et chirurgicales. Le nombre de médecins pour 1000 personnes en Tunisie est de 1,3 dans le secteur public. Dans le même temps, le nombre de médecins généralistes est passé de 3 414 en 2017 à 4 225 en 2019 (0,36 médecin pour 1 000 personnes), tandis que le nombre de médecins spécialistes a fortement diminué sur la même période, passant de 3 339 à 2 318 (0,19 médecin pour 1 000 personnes).
Le rapport d’Al Bawsala recense des chiffres inquiétants en ce qui concerne la main-d'œuvre chirurgicale spécialisée. La moyenne nationale est de 11.45 pour 100 000 habitant·es en 2014, ce qui est nettement inférieur à la moyenne mondiale qui est de 30.53 en 2015, mais également la moyenne d’autres pays comme le Honduras (60 en 2014), la Finlande (76 en 2014) et Cuba (100.89 en 2017).
Les services de soins de base et la charge croissante qui pèse sur les professionnels de la santé
Dans le secteur public, les services de soins de santé de base, y compris le planning familial et la santé reproductive, ont diminué de 30% et 23% respectivement dans les services prénataux et postnataux.
L'absence de ces services a entraîné des taux de mortalité maternelle élevés, qui ont augmenté entre 2007 et 2017, passant de 36 décès pour 100 000 naissances vivantes à 62 décès.
Sur le même sujet
"En période de Covid-19, j'ai travaillé bénévolement et j'ai même utilisé ma voiture personnelle pour transporter des patients. Les insuffisances du secteur de la santé sont diverses, allant des outils de protection individuelle au manque d'équipements lourds, tels que les appareils d'imagerie par résonance magnétique, etc.” déclare Wiem Belhaj Salah*, médecin et cheffe de service dans un centre de soins de base du Grand Tunis.
Elle ajoute : “Par ailleurs, on ne peut pas parler des problèmes des centres de santé de base sans parler de la marginalisation de la médecine générale en faveur de la médecine de famille. Or, la médecine familiale ne considère pas le secteur de la santé publique comme apte à répondre à ses aspirations et à ses objectifs."
Wiam Ben Haj Saleh*, qui supervise également des stagiaires en médecine de famille, confirme que : "100% d'entre eux considèrent leur travail en Tunisie comme une période transitoire avant de migrer vers des pays comme la France et l'Allemagne. Un autre problème se pose ici : le manque de ressources humaines et le mauvais déploiement de celles-ci. De plus, il arrive que l'on apporte du personnel paramédical en trop, souvent lorsqu'on a besoin d'un médecin."
Elle poursuit : "Le manque de matériel et d'équipements nécessaires nuit au travail des médecins, mais nous sommes également confrontés à une pénurie de médicaments traitant les maladies chroniques. Pendant des mois, nous n'avons pas pu trouver de médicaments pour les diabétiques." Wiem, qui a travaillé à l'hôpital régional de Gabès, rapporte que la pénurie de médicaments existe dans les hôpitaux tunisiens du nord au sud, par faute de gestion et de numérisation. Elle confirme que certaines commandes sont faites incorrectement, tandis que d'autres médicaments sont jetés car ils ont dépassé leur date de péremption et ce, parce qu’il n y a pas de bases de données numériques organisées.
La médecin, qui a également une responsabilité administrative et financière, déclare : "Aujourd'hui, l'autonomie financière, administrative et décisionnelle doit être accordée à toutes les structures sanitaires pour améliorer leur fonctionnement et leur efficacité. Les structures centrales doivent garder leur rôle dans l'élaboration des politiques, stratégies et plans d'action dans le secteur de la santé."
Le taux de corruption et de mauvaise gestion dans le secteur de la santé à l'échelle mondiale est estimé à 5,59 % des dépenses mondiales en santé. Selon les estimations de l'OMS, les dépenses de santé s'élèvent à environ 8.3 trillions de dollars en 2020, ce qui signifie qu'environ 464 milliards de dollars sont perdus à l'échelle mondiale en raison de la corruption et de la mauvaise gestion.
Dans une recherche effectuée dans le cadre du rapport du Forum tunisien intitulé "La corruption dans le secteur de la santé : "Quand l'épidémie sévit et que la vaccination s’absente", Charafeddine Yacoubi, déclare que "plusieurs rapports évaluant le degré de corruption en Tunisie par secteur ont révélé que la santé figure dans le top 3 des secteurs les plus corrompus ".
Il poursuit : "Dans un rapport publié en 2019 par l'Instance nationale de lutte contre la corruption, le secteur de la santé occupe la troisième place parmi les secteurs les plus exposés à la corruption après la sécurité et la douane, selon 41,9% des personnes interrogées." Quant à l’enquête sur la corruption en Tunisie publiée en 2018 par Afrobaromètre, il a été estimé que 11% des Tunisien·nes sont prêt·es à payer des pots-de-vin pour obtenir des services de santé.
Ce constat sur la corruption dans le secteur de la santé affecte la qualité des services et leur accessibilité pour le citoyen ordinaire, car, comme le mentionne le texte du rapport, pour accéder aux services de santé, il faut parfois payer des pots-de-vin et des commissions.
Le rapport révèle également le vol de médicaments par les professionnel·les de la santé en vue de les revendre. Il cite la déclaration du chef de l’Instance nationale de lutte contre la corruption selon laquelle le trafic de médicaments en direction des pays voisins coûte 600 millions de dinars. Par analogie, ce chiffre représente environ 5% des dépenses du ministère de la Santé pour l’année 2022.
L'analyse du budget actuel du ministère de la Santé aboutit à la conclusion d'un grave manque d'investissement dans ce secteur, un investissement qui doit inclure le système de santé publique dans son intégralité, du personnel médical à l'équipement, et qui vise à rendre les services de santé accessibles aux Tunisien·nes de manière équitable entre les régions et les classes sociales.